Bugün öğrendim ki: Gebeliğin kalp yetmezliğine yol açabileceği bilinmektedir. Nadir durumlarda, kalp kasları gebelik sırasında veya hemen sonrasında zayıflamaya başlar. Bu durum, tedavi edilmezse kalp yetmezliğine ve hatta ölüme yol açabilir. Bu duruma Peripartum Kardiyomiyopati denir.
Peripartum kardiyomiyopati nedir?
Peripartum kardiyomiyopati, kalp kasınızı zayıflatan nadir bir durumdur. Bu, kalbinizin vücudunuzun geri kalanına kan pompalama yeteneğini düşürür, bu da hayatı tehdit edici olabilir. Bu durum, hamileliğin son ayında veya doğumdan sonraki beş aya kadar olan kadınları etkiler. Bu nedenle, insanlar buna postpartum kardiyomiyopati veya gebelikle ilişkili kardiyomiyopati de derler. Her yaşta ortaya çıkabilir ancak en yaygın olarak 30 yaşın üzerindekilerde görülür.
Reklam
Cleveland Clinic kâr amacı gütmeyen akademik bir tıp merkezidir. Sitemizdeki reklamlar misyonumuzu desteklemeye yardımcı olur. Cleveland Clinic dışı ürün veya hizmetleri onaylamıyoruz. Politika
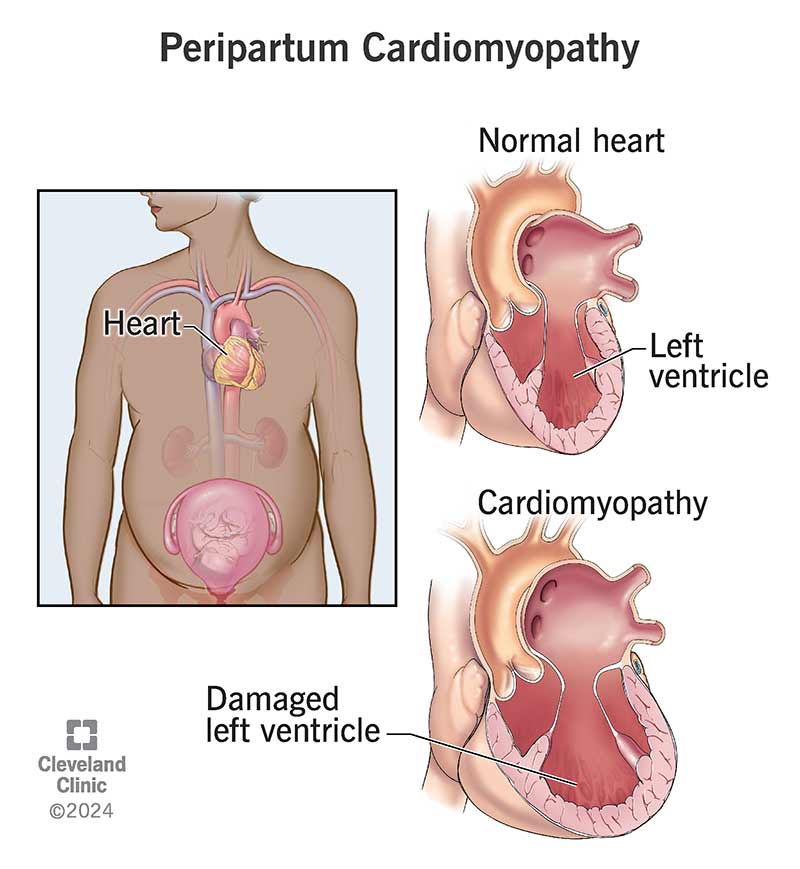
Peripartum kardiyomiyopati, kalbinizin odacıklarından biri olan sol ventriküle zarar verir ve işini yapma yeteneğini azaltır. Sol ventrikülünüz, oksijenli kanı tüm vücudunuza pompalamak gibi önemli bir göreve sahiptir.
Sağlık sağlayıcınızın "sol ventrikül ejeksiyon fraksiyonu" (LVEF) terimini kullandığını duyabilirsiniz. Bunu genellikle ekokardiyografi ile kontrol ederler. LVEF, sol ventrikülünüzün kalbinizden ne kadar iyi kan pompalayabildiğini ifade eder. Sağlayıcılar LVEF'nizi bir yüzde olarak tanımlar ve daha yüksek bir sayı daha iyidir. Normalde LVEF'niz %50 ila %70 arasındadır. Peripartum kardiyomiyopati, LVEF'nizi %45'in altına düşürür. LVEF'niz ne kadar düşükse, durumunuz o kadar ciddidir.
Erken teşhis, uygun tedaviyi almak için anahtardır ve sorunsuz bir iyileşme şansınızı büyük ölçüde artırır.
Peripartum kardiyomiyopati ne kadar yaygındır?
Peripartum kardiyomiyopati yaygın değildir, ancak ne kadar nadir olduğunu kesin olarak söylemek zordur. ABD'de ve küresel olarak tahminler büyük ölçüde değişmektedir.
ABD'de peripartum kardiyomiyopati, gebeliklerin 1.000'de 1 ila 4.000'de 1'i arasında görülür. Tahminler, güney ABD'de diğer bölgelere göre daha yaygın olduğunu göstermektedir.
Peripartum kardiyomiyopati nasıl hissedilir?
Peripartum kardiyomiyopati semptomlarını kaçırmak kolaydır çünkü bunların çoğu hamilelik sırasında yaşadıklarınıza benzerdir. Ancak durum çok ciddi olduğu için aşağıdaki belirtilere dikkat etmek önemlidir:
Reklam
Nefes darlığı (dispne) — özellikle uyumaya çalışırken, yatarken veya fiziksel aktivite yaparken.
Yorgunluk.
Ayaklarda ve bileklerde şişlik (ödem).
Kalp çarpıntısı.
Kuru öksürük.
Boyun damarlarında şişlik.
Baş dönmesi.
Düşük kan basıncı (hipotansiyon) veya ayağa kalkıldığında aniden düşen kan basıncı.
Göğüs ağrısı.
Peripartum kardiyomiyopati genellikle hamileliğin son ayında veya daha sonra başlar. Ancak daha erken başlayabilir. Ayrıca hamileliğin kalbinize fazladan yük bindirip daha önce teşhis edilmemiş bir kalp rahatsızlığını kötüleştirmesi de mümkündür. Bu nedenle, yalnızca son haftalarda değil, hamilelik boyunca semptomları takip etmek önemlidir.
Doğum sonrası kardiyomiyopatiye ne sebep olur?
Araştırmacılar peripartum kardiyomiyopatinin nedenini bilmiyorlar. Ancak olası nedenler arasında hamilelik sırasındaki hormonal değişiklikler ve preeklampsi gibi diğer durumlar yer almaktadır. Bu duruma birkaç faktörün birleşimi neden olabilir.
Peripartum kardiyomiyopati kalıtsal olabilir (ebeveynlerden biyolojik çocuklarına geçer), ancak araştırmalar henüz bu bağlantıyı kanıtlamamıştır. Peripartum kardiyomiyopati olan kadınların yaklaşık %15 ila %20'sinde kardiyomiyopatiye neden olabilen genetik mutasyonlar bulunur. Bu genetik mutasyona sahipseniz, hamilelik ve doğum stresi kardiyomiyopati semptomlarını tetikleyebilir. Siz ve kardiyoloğunuzun biyolojik ailenizde kalp hastalıkları, özellikle kardiyomiyopati veya kalp yetmezliği öyküsünün olması önemlidir.
Peripartum kardiyomiyopati için risk faktörleri nelerdir?
Peripartum kardiyomiyopatinin birçok risk faktörü vardır. Ne kadar çok risk faktörünüz varsa, peripartum kardiyomiyopati geliştirme olasılığınız o kadar yüksektir. Risk faktörleri, tek başına bir tehditten daha büyük bir tehdit oluşturmak için birleşir.
Hamilelik öncesi risk faktörleri
Yüksek tansiyon (hipertansiyon).
Diyabet.
Obezite.
Selenyum ve çinko eksikliği.
Madde kullanım bozukluğu (SUD).
Hamilelikle ilgili risk faktörleri
İlk kez hamile kalmak.
İkiz veya üçüzlere hamile olmak.
Daha önce peripartum kardiyomiyopati teşhisi konulmuş olmak.
Hamile kalmanıza yardımcı olmak için teknoloji (IVF gibi) kullanmak.
Hamilelik sırasındaki komplikasyonlar
Preeklampsi ve eklampsi.
Anemi.
Tiroid hastalığı.
Astım veya otoimmün hastalık alevlenmesi.
Erken doğum sancıları varsa doğumu geciktirmek için ilacın uzun süreli kullanımı.
Siyah kadınlar için özel hususlar
Araştırmalar, Siyah kadınların:
Peripartum kardiyomiyopati teşhisi oranlarının daha yüksek olduğunu göstermiştir.
Durumdan daha ciddi kalp hasarı ve azalmış kalp pompalama yeteneğine sahip olduklarını.
Daha ciddi komplikasyonlara sahip olma olasılıklarının daha yüksek olduğunu.
Daha genç bir yaşta (31'e kıyasla 27) teşhis aldıklarını.
Sorun daha ciddi hale geldiğinde doğum sonrası dönemde daha geç teşhis aldıklarını.
Durumdan ölme risklerinin daha yüksek olduğunu.
Reklam
Peripartum kardiyomiyopatinin komplikasyonları nelerdir?
Sol ventrikül zayıflayıp yoruldukça, akciğerlere, karaciğere ve ona bağımlı olan diğer organlara kanı verimli bir şekilde pompalayamaz. Bu yavaşlama tüm vücudu etkiler. Kalp yetmezliğine yol açar ve kan pıhtıları ile tromboz riskini artırır.
Hayatı tehdit eden komplikasyonlar şunları içerebilir:
Anormal kalp ritimleri (aritmi).
Kardiyojenik şok.
Ciddi kalp yetmezliği.
Kan pıhtısından kaynaklanan sorunlar.
Beyinde hasar.
Peripartum kardiyomiyopati nasıl teşhis edilir?
Sağlayıcınız, bu üç kriterin tümünü karşılıyorsanız size peripartum kardiyomiyopati teşhisi koyacaktır:
Hamileliğin sonuna doğru veya doğumdan sonraki beş ay içinde kalp yetmezliği geliştirirsiniz.
Sağlayıcınız kalp yetmezliğinizin başka bir nedenini bulamaz. (Belirtilerinize neden olabilecek başka bir şeyi dışlamaları gerekir.)
Sol ventrikül ejeksiyon fraksiyonunuz (LVEF) %45'in altındadır.
Teşhis koymak için sağlayıcınız sizinle sağlık geçmişiniz ve aile geçmişiniz hakkında konuşacaktır.
Teşhis koyarken, sağlayıcınız durumunuza Sınıf I, II, III veya IV olarak atıfta bulunabilir. Sayı ne kadar yüksekse, durumunuz o kadar ciddidir. Erken teşhis, peripartum kardiyomiyopatiden ölme riskinizi azaltır ve mümkün olan en kısa sürede tedavi almanızı sağlar. Durum kötüleştikten sonra teşhis alırsanız, devam eden kalp sorunları gibi ciddi komplikasyonlar yaşama olasılığınız daha yüksektir.
Reklam
Peripartum kardiyomiyopatiyi teşhis etmek için hangi testler yapılacaktır?
Peripartum kardiyomiyopatiyi teşhis etmek için özel bir test yoktur. Bunun yerine, sağlayıcınız verdiğiniz bilgilerle birlikte diğer testleri kullanacaktır. Vücudunuzda fazladan sıvı belirtileri aramak için fiziksel bir muayene yapacaktır. Daha sonra şunları içerebilecek testleriniz olacaktır:
Kan testleri.
Elektrokardiyogram (EKG/EKG).
Göğüs röntgeni.
Ekokardiyogram (eko). Bu, teşhisinizin önemli bir parçası olan sol ventrikül ejeksiyon fraksiyonunuzu (LVEF) gösterecektir.
Kalp MRI'si (manyetik rezonans görüntüleme).
Kalp kateterizasyonu.
Miyokardiyal biyopsi (nadir).
Bu testler, hamileliğinizden önce sahip olduğunuz kalp sorunlarını ortaya çıkaracaktır. Bazı insanlar yıllardır kalp sorunları yaşar ve hamilelik sırasında semptom göstermeye başlayana kadar bunu bilmezler. Test sonuçlarınız, sağlayıcınızın doğru bir teşhis koymasına yardımcı olacaktır.
Peripartum kardiyomiyopati nasıl tedavi edilir?
Peripartum kardiyomiyopati tedavisi, kalp yetmezliği semptomlarını yönetir ve kalbinizin iyileşmesine yardımcı olur. Durum kendi kendine geçmez. Hamilelik sırasında teşhis alırsanız, sağlayıcınız herhangi bir ilacın fetüs için güvenli olduğundan emin olacaktır. Size tedavi seçenekleri hakkında bilgi verecek ve olası yan etkileri tartışacaktır. Ayrıca yüksek riskli gebelik ve kalp hastalığının gebelik üzerindeki etkisi hakkında tavsiye verebilecek uzmanlardan oluşan bir ekiple çalışmanız muhtemeldir.
Muhtemelen diğer kalp yetmezliği türlerini de tedavi eden ilaçlara ihtiyacınız olacaktır, bunlar:
Anjiyotensin dönüştürücü enzim (ACE) inhibitörleri.
Anjiyotensin II reseptör blokerleri (ARB'ler).
Anjiyotensin reseptör/neprilisin inhibitörleri (ARNI'ler).
Beta blokerler.
Diüretikler.
Hidralazin/nitratlar.
Mineralokortikoid reseptör antagonistleri (MRA'lar).
Sodyum-glikoz kotransporter-2 (SGLT2) inhibitörleri.
Antikoagülanlar.
Kalbinizin ne kadar iyi çalıştığına bağlı olarak şunlar gibi başka tedavilere ihtiyacınız olabilir:
Giyilebilir veya implante edilebilir kardiyak defibrilatör gibi bir kardiyak cihaz.
Sol ventrikül destek cihazı (LVAD).
Kalp nakli. Bu genellikle ileri evre hastalığı olan, çok düşük bir sol ventrikül ejeksiyon fraksiyonuna (LVEF) sahip olan ve tedaviye yanıt vermeyen kişiler içindir.
Tedavinin komplikasyonları ve yan etkileri
Yan etkiler, tedaviye ve o sırada hamile olup olmadığınıza bağlı olarak değişir. Hamilelik sırasında beta blokerleri almak, bebeğinizin daha düşük doğum ağırlığına veya hipoglisemi, bradikardi veya kalp bloğu gibi durumlara neden olabilir.
Bazı ilaçlar - ACE inhibitörleri, ARB'ler, ARNI'ler, MRA'lar ve SGLT2 inhibitörleri dahil - hamilelik sırasında güvenli değildir. Ancak, anne sütüne yalnızca küçük miktarlar geçtiği için emzirme sırasında genellikle güvenlidirler. Her ilaç için zamanlama, riskler ve yan etkiler hakkında sağlayıcınızla konuşmanız önemlidir.
Tedaviden ne kadar süre sonra daha iyi hissedeceğim?
Peripartum kardiyomiyopati geçiren kişilerin %50'den fazlası tipik bir kalp fonksiyonuna geri döner - genellikle altı aydan az süren tedaviden sonra. Bazıları için birkaç gün veya hafta yeterli olur. Diğerleri iyileşmek için yıllara ihtiyaç duyabilir.
Ancak, kalp fonksiyonunuz düzelene kadar en az bir yıl boyunca ilaç almaya devam etmeniz muhtemeldir.
Peripartum kardiyomiyopatim varsa ne bekleyebilirim?
Peripartum kardiyomiyopatiniz varsa, sağlığınızı izlemek için sağlık sağlayıcınız ve bir uzman ekibi ile yakın bir şekilde çalışacaksınız. Hala hamileyseniz, sağlık ekibiniz fetüsün durumunu da izleyecektir.
Ayrıca doğum türünüz için bir plan oluşturacaklardır. Kalp yetmezliğiniz stabil ise, sağlayıcınız muhtemelen vajinal doğumu tercih edecektir. Ancak doğumu kolaylaştırmak için epidural, epizyotomi veya forseps kullanımı gerekebilir.
Peripartum kardiyomiyopatiniz varsa, sezaryen (C-bölümü) veya erken doğum yapma olasılığınız daha yüksektir. Seçeneklerinizi ve risklerinizi bilmeniz ve bunları sağlayıcınızla konuşmanız önemlidir.
Doğumdan sonra, bakımı ve tedaviyi yönetmek için sağlayıcınızla çalışmaya devam edeceksiniz. Nasıl hissettiğiniz ve ne kadar hızlı iyileştiğiniz birçok faktöre bağlıdır, ancak en önemli faktör sol ventrikül ejeksiyon fraksiyonunuzdur (LVEF). Teşhis anında LVEF'niz %30'un altındaysa, ciddi komplikasyon riski altındasınız demektir.
Peripartum kardiyomiyopati kalıcı mıdır?
Bazı insanlar için peripartum kardiyomiyopati kalıcı hale gelir. Diğerleri için tedavi semptomları yönetebilir ve kalp fonksiyonunun bir kısmını veya tamamını geri kazandırabilir.
LVEF'niz en az %50 ila %55'e ulaşırsa, sağlayıcı bunu peripartum kardiyomiyopatiden tam bir iyileşme olarak kabul eder. Çoğu çalışma bu sayıyı tanıdan altı ay sonra kontrol eder. İyileşme bölgeye ve etnik kökene göre büyük ölçüde değişir. ABD'deki iyileşme oranları altı ay sonra %44 ila %63 arasında değişirken, bazı ülkelerdeki iyileşme oranları sadece %21 ila %36'dır.
Bir çalışma, Siyah kadınların 5'te 4'ünün peripartum kardiyomiyopatiden tam olarak iyileşmediğini ve 10'da 1'inin hayatta kalmadığını bulmuştur.
Kalp fonksiyonunuz normale dönse bile sağlığınızı izlemeniz ve sağlık sağlayıcınızla yakın çalışmanız gerekecektir. Bunun nedeni, peripartum kardiyomiyopatiden iyileşen her 5 kadından 1'inde daha sonra kalp yetmezliği nüksü görülmesidir. Ayrıca, LVEF'niz sağlıklı bir seviyeye dönse bile, azalmış egzersiz kapasitesi gibi uzun vadeli etkiler hissedebilirsiniz.
Peripartum kardiyomiyopati olan birinin yaşam beklentisi nedir?
Peripartum kardiyomiyopati ile yaşam beklentisi durumunuza, tedavinin ne kadar iyi çalıştığına ve genel sağlığınızla ilgili diğer birçok faktöre bağlıdır. Ejeksiyon fraksiyonunuz (LVEF) ne kadar düşükse, ölme riskiniz o kadar yüksektir. Ayrıca, kalplerinin fonksiyonuna yardımcı olmak için tıbbi cihazlara ihtiyaç duyanlar için görünüm o kadar iyi değildir.
Araştırmacılar küresel olarak ölüm oranının %2,5 ila %32 arasında olduğunu tahmin etmektedir. ABD, %6 ila %10 arasında bir ölüm oranı ile alt sınırda yer almaktadır.
Kendime nasıl bakabilirim?
Kendinize bakmak için yapabileceğiniz en önemli şey, sağlık sağlayıcınızı düzenli olarak ziyaret etmektir. Sağlayıcınızın planına uyun ve fark ettiğiniz herhangi bir sorun veya değişiklik hakkında konuşmak için sağlayıcınızı arayın.
Yapabileceğiniz bazı basit günlük değişiklikler şunları içerebilir:
Yediğiniz tuz miktarını azaltmak. Tuzsuz lezzet katacak seçenekler bulun.
Sıvı birikimini izlemek için kendinizi tartmak. Birkaç gün içinde 3 ila 4 kilo alırsanız, sağlayıcınızı arayın.
Sigarayı bırakmak. Yardımcı kaynaklar için sağlayıcınıza danışın.
Daha az içmek veya alkolden tamamen kaçınmak.
Emziriyorsanız, ilacı anne sütüyle bebeğe geçirme gibi riskler hakkında sağlayıcınızla konuşun. Genellikle, emzirmenin faydaları - bebeğinizle bağ kurmak gibi - risklerden daha ağır basar. Sizin ve bebeğiniz için neyin en iyi olduğuna karar vermek için bir doğum sonrası danışmanla çalışmak isteyebilirsiniz.
Peripartum kardiyomiyopati ve ruh sağlığı
Peripartum kardiyomiyopati hayat değiştiren bir teşhis olabilir. Bebeğinizle bağ kurarken ve ilgilenirken çeşitli duygular yaşayabilirsiniz. Bir anda üstesinden gelmek çok şeydir.
Peripartum kardiyomiyopati kaynaklı stres, ruh sağlığı bozuklukları geliştirme riskinizi artırır. Peripartum kardiyomiyopatisi olan kişilerin %50'den fazlası genelleşmiş anksiyete veya kalp durumları hakkında anksiyete geliştirir.
ABD'de doğum sonrası kadınların yaklaşık 10'da 1'i doğum sonrası depresyon yaşarken, peripartum kardiyomiyopati teşhisi konan kadınların yaklaşık üçte biri depresyon geliştirir.
Eğer üzgün, kafası karışık veya bunalmış hissediyorsanız, yalnız değilsiniz. Halihazırda bir danışman veya terapistle çalışmıyorsanız, sağlayıcınızdan birini önermesini isteyin.
Ne zaman sağlık sağlayıcımı görmeliyim?
Peripartum kardiyomiyopati belirtileriniz varsa, derhal sağlık sağlayıcınızı arayın. Tedavi sırasında düzenli randevularınız olacaktır. Kalbiniz tekrar iyi çalışmaya başladığında (normal bir LVEF ile), durumun geri dönmediğinden emin olmak için sağlayıcınızın sizi yılda bir veya daha sık kontrol etmesi gerekecektir. Bu, erken yakalanmalarını sağlar.
Ne zaman acil servise gitmeliyim?
Göğüs ağrısı, kalp çarpıntısı, bayılma veya yeni herhangi bir belirtiniz varsa, 911'i (veya yerel acil servis numaranızı) arayın veya acil servise gidin.
Doktoruma hangi soruları sormalıyım?
Sağlık sağlayıcınıza sormanız gereken sorular şunları içerebilir:
Beni ilaçla tedavi edebilir misiniz yoksa tıbbi bir cihaza mı ihtiyacım var?
Sezaryen olmam gerekecek mi?
Ne sıklıkla takip randevularına ihtiyacım olacak?
Peripartum kardiyomiyopatisi olan birini tekrar hamile kalabilir miyim?
Birçok kadın için peripartum kardiyomiyopati birden fazla kez görülür. Bir hamilelikte geçirirseniz, tekrar geçirme olasılığınız daha yüksektir. Kadınların yaklaşık üçte biri bunu daha sonraki bir hamilelikte geliştirir. Sağlayıcınızla başka bir gebeliğin güvenli olup olmadığı hakkında konuşabilirsiniz. Çok riskliyse, doğum kontrol seçeneklerini araştırmayı düşünebilirsiniz. Östrojen içeren doğum kontrol yöntemlerinden kaçınmanız gerekir çünkü östrojen tedavileri kan pıhtıları ve tromboz riskinizi artırır.
Başka bir hamilelik geçirirseniz, kalp yetmezliğinin erken belirtilerini yakalamak için yakın izleme ve düzenli kontroller yapmanız gerekecektir.